«Lo que tu cuerpo intenta decirte antes de que sea tarde»
¿Sabías que más de 850 millones de personas en el mundo viven con algún tipo de enfermedad renal y que la mayoría no lo sabe?
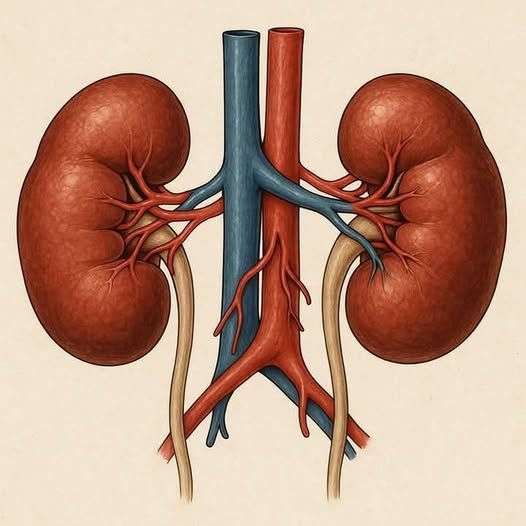
Los riñones son dos órganos del tamaño de un puño que trabajan sin descanso, filtrando alrededor de 180 litros de sangre al día, regulando la presión arterial, equilibrando los minerales del cuerpo y eliminando los residuos que, de acumularse, resultarían tóxicos. Son silenciosos, eficientes y absolutamente imprescindibles, pero precisamente por eso los ignoramos hasta que empiezan a fallar.
La insuficiencia renal no suele llegar de golpe. Se instala despacio, con señales que confundimos con cansancio, estrés o simplemente el paso del tiempo. Y cuando finalmente se detecta, en muchos casos el daño ya es significativo.
En este artículo vas a entender qué ocurre realmente cuando los riñones pierden su capacidad de filtrar, qué síntomas debes tener en cuenta, y qué cambios concretos en tu alimentación y estilo de vida pueden marcar una diferencia real. Porque cuidar tus riñones no es complicado, pero sí urgente.
¿Qué es realmente la Insuficiencia Renal?
Los riñones son, en esencia, el sistema de depuración del cuerpo humano. Cada día filtran toda la sangre decenas de veces, separando lo que el organismo necesita de lo que debe eliminarse. Regulan el agua, controlan la presión arterial, producen hormonas esenciales como la eritropoyetina, que estimula la formación de glóbulos rojos, y mantienen el equilibrio de minerales como el sodio, el potasio y el fósforo. Un trabajo silencioso, constante y absolutamente crítico para que el resto del cuerpo funcione con normalidad.
La insuficiencia renal ocurre cuando los riñones pierden, de forma parcial o total, su capacidad de realizar ese filtrado correctamente. Como consecuencia, los residuos y el exceso de líquidos comienzan a acumularse en la sangre, alterando el equilibrio interno del organismo y afectando progresivamente a otros órganos. No es un fallo puntual, es una pérdida de función que, según su origen y velocidad de progresión, puede clasificarse en dos grandes tipos.
La insuficiencia renal aguda aparece de forma repentina, generalmente como consecuencia de una situación concreta: una deshidratación severa, una infección grave, una cirugía mayor o la exposición a medicamentos tóxicos para el riñón. La buena noticia es que, si se detecta a tiempo y se trata la causa, el riñón puede recuperar gran parte de su función. Es una emergencia médica, pero con frecuencia reversible.
La insuficiencia renal crónica, en cambio, es una historia diferente. Se desarrolla lentamente, a lo largo de meses o años, y en la mayoría de los casos está vinculada a enfermedades de base como la diabetes o la hipertensión arterial, que dañan los pequeños vasos sanguíneos del riñón de forma sostenida. Su carácter progresivo e irreversible la convierte en una de las enfermedades más subestimadas y al mismo tiempo más graves de nuestro tiempo.
Para entender en qué punto se encuentra la función renal, la medicina utiliza una escala de cinco estadios basada en la tasa de filtración glomerular, un indicador que mide la cantidad de sangre que los riñones son capaces de filtrar por minuto. En el estadio 1 la función renal está conservada o incluso es normal, pero ya existen señales de daño como proteínas en la orina.
En el estadio 2 hay una leve disminución de la capacidad filtradora, generalmente sin síntomas perceptibles.
El estadio 3 marca un deterioro moderado y es el momento en que suelen aparecer las primeras manifestaciones físicas.
En el estadio 4 el daño es severo y la preparación para tratamientos de sustitución renal como la diálisis comienza a ser una conversación necesaria.
El estadio 5, conocido como insuficiencia renal terminal, implica que los riñones han perdido casi por completo su funcionalidad y la diálisis o el trasplante se convierten en la única vía para sostener la vida.
Conocer estos estadios no es un ejercicio técnico, es una herramienta de conciencia. Porque cuanto antes se identifica el problema, más opciones existen para frenar su avance y proteger la calidad de vida.
¿Quién tiene más riesgo?
Uno de los aspectos más importantes que hay que entender sobre la insuficiencia renal es que no aparece de la nada. En la gran mayoría de los casos existe un terreno previo, una combinación de factores que va debilitando la función renal de forma silenciosa durante años antes de que el problema se haga evidente.
Identificar esos factores no es alarmismo, es la forma más inteligente de actuar antes de que el daño sea difícil de revertir.
La diabetes es, a nivel mundial, la causa principal de insuficiencia renal crónica. El exceso sostenido de glucosa en sangre daña los pequeños vasos sanguíneos que irrigan los riñones, deteriorando su capacidad de filtrado de manera gradual e irreversible. Una persona con diabetes que no controla bien sus niveles de azúcar no solo pone en riesgo su corazón o su vista, está comprometiendo directamente la salud de sus riñones con cada año que pasa sin un control adecuado.
La hipertensión arterial es el segundo gran factor de riesgo. La presión elevada de forma crónica actúa como un martillo constante sobre las paredes de los vasos renales, erosionándolos y reduciendo progresivamente la capacidad del riñón para funcionar con normalidad. Lo más preocupante es que hipertensión e insuficiencia renal se retroalimentan: el riñón dañado eleva la presión arterial, y la presión elevada daña aún más el riñón. Un círculo vicioso que exige intervención médica temprana.
Los antecedentes familiares también juegan un papel relevante. Enfermedades como la poliquistosis renal, de origen genético, o simplemente una predisposición hereditaria a desarrollar problemas renales, aumentan significativamente el riesgo de padecerlos.
Tener un familiar directo con enfermedad renal crónica es una razón más que suficiente para someterse a revisiones periódicas aunque no exista ningún síntoma aparente.
El consumo habitual y prolongado de ciertos medicamentos es otro factor que se subestima con frecuencia. Los antiinflamatorios no esteroideos, como el ibuprofeno o el naproxeno, tomados de forma recurrente y sin supervisión médica, pueden causar un daño renal acumulativo importante.
Lo mismo ocurre con algunos antibióticos, contrastes utilizados en pruebas de imagen y determinados suplementos o productos de herboristería consumidos sin control. El riñón metaboliza y filtra todo lo que entra en el cuerpo, y no todo lo que parece inocuo realmente lo es.
El sedentarismo y una alimentación basada en ultraprocesados, exceso de sal, alcohol, azúcares refinados y proteína animal en cantidades elevadas, generan un entorno metabólico que sobrecarga la función renal de manera sostenida. A esto se suma el sobrepeso y la obesidad, que no solo favorecen la diabetes y la hipertensión, sino que por sí mismos constituyen un factor de riesgo independiente para el desarrollo de enfermedad renal crónica.
Finalmente, la edad es un factor que no puede ignorarse. A partir de los 60 años, la función renal tiende a disminuir de forma natural, lo que no significa que la insuficiencia renal sea inevitable, pero sí que la vigilancia debe ser mayor. Un riñón envejecido tiene menos margen para compensar otros factores de daño, por lo que las revisiones regulares en esta etapa de la vida no son opcionales, son esenciales.
Conocer el propio perfil de riesgo es el primer paso para tomar decisiones informadas. Nadie puede cambiar su genética ni detener el tiempo, pero sí puede actuar sobre la alimentación, el ejercicio, la medicación y el control médico periódico. Y en una enfermedad como esta, donde el tiempo lo es todo, ese margen de acción vale mucho.
Síntomas: ¿Cómo saber si tus riñones están en apuros?
Si hay algo que hace especialmente peligrosa a la insuficiencia renal es su capacidad para avanzar en silencio. Los riñones tienen una reserva funcional extraordinaria, lo que significa que pueden perder hasta el 50% de su capacidad sin generar síntomas claros o reconocibles.
El cuerpo compensa, se adapta, y mientras tanto el daño continúa acumulándose. Por eso se la conoce como la enfermedad silenciosa, y por eso tantos diagnósticos llegan tarde.
Pero el cuerpo siempre habla. El problema es que sus primeras señales son tan inespecíficas que las atribuimos a otras causas. La fatiga persistente, esa sensación de cansancio que no desaparece aunque se descanse bien, es uno de los síntomas más tempranos y más ignorados.

Ocurre porque los riñones dañados producen menos eritropoyetina, la hormona responsable de estimular la formación de glóbulos rojos, lo que deriva en anemia y con ella en una sensación constante de agotamiento físico y mental.
Los cambios en la orina son otra señal que merece atención inmediata. Orinar con más frecuencia de lo habitual, especialmente por la noche, puede indicar que los riñones están perdiendo su capacidad de concentrar la orina correctamente. La presencia de espuma persistente es una señal de alarma clara, ya que sugiere que hay proteínas filtrándose hacia la orina cuando no deberían estar ahí. Una orina oscura, rojiza o con sangre visible exige consulta médica sin demora.
La retención de líquidos es otro síntoma característico. Cuando los riñones no filtran correctamente, el exceso de agua y sodio se acumula en los tejidos, produciendo hinchazón visible en los tobillos, los pies, las piernas e incluso alrededor de los ojos, especialmente al despertar por la mañana. Muchas personas lo atribuyen al calor, al sedentarismo o a haber comido con demasiada sal, sin considerar que puede ser una señal de algo más profundo.
La picazón intensa en la piel, sin causa aparente y difícil de aliviar, es un síntoma que aparece cuando el riñón ya no puede eliminar adecuadamente los residuos metabólicos, que comienzan a acumularse en la sangre y a depositarse en la piel. Acompañada frecuentemente de una coloración amarillenta o apagada del tono de la piel, es una manifestación que rara vez se asocia al riñón pero que tiene una relación directa con su funcionamiento.
A medida que la enfermedad avanza hacia estadios más severos, los síntomas se vuelven más intensos y difíciles de ignorar. Las náuseas y los vómitos frecuentes aparecen como consecuencia de la acumulación de toxinas en sangre, un estado conocido como uremia. La falta de apetito, la pérdida de peso involuntaria y un aliento con olor característico, descrito a veces como metálico o similar al amoníaco, son manifestaciones propias de este estadio avanzado.
La dificultad para respirar puede presentarse por dos razones distintas: la acumulación de líquido en los pulmones cuando los riñones no eliminan el exceso de agua correctamente, o la anemia severa que reduce la capacidad de la sangre para transportar oxígeno. En cualquiera de los dos casos, es una señal que requiere atención médica urgente.
Los calambres musculares, especialmente nocturnos, y la sensación de hormigueo o entumecimiento en las extremidades están relacionados con el desequilibrio de minerales como el calcio, el fósforo y el potasio que se produce cuando la función renal falla.

El corazón también acusa este desequilibrio, y las arritmias pueden ser una consecuencia directa de niveles de potasio demasiado elevados en sangre.
Finalmente, la niebla mental, esa dificultad para concentrarse, recordar o pensar con claridad, es un síntoma que aparece cuando las toxinas acumuladas comienzan a afectar al sistema nervioso. Junto con los cambios de humor, la irritabilidad y la sensación general de malestar, configura un cuadro que deteriora profundamente la calidad de vida antes incluso de que el diagnóstico formal llegue.
La clave está en no normalizar lo que el cuerpo dice.
Un síntoma aislado puede tener mil explicaciones, pero varios de estos signos presentes al mismo tiempo, especialmente en personas con factores de riesgo conocidos, son una razón más que suficiente para acudir al médico y solicitar un análisis de sangre y orina. En una enfermedad donde el tiempo marca la diferencia entre frenar el daño o enfrentarse a consecuencias irreversibles, escuchar al cuerpo no es una opción, es una obligación.
Diagnóstico y seguimiento médico
Detectar la insuficiencia renal a tiempo es, probablemente, la diferencia más importante entre mantener una vida plena y enfrentarse a consecuencias graves e irreversibles. Sin embargo, dado que la enfermedad avanza durante años sin síntomas claros, el diagnóstico en muchos casos llega de forma casual, durante una revisión rutinaria o un análisis solicitado por otro motivo. Esto refuerza una idea fundamental: las revisiones periódicas no son un lujo, son una herramienta de protección real.
El diagnóstico de la función renal se apoya en pruebas concretas, accesibles y relativamente sencillas que ofrecen información muy valiosa sobre el estado de los riñones. La primera y más importante es el análisis de sangre, donde se mide la creatinina, un residuo metabólico que en condiciones normales los riñones eliminan con eficiencia.
Cuando la función renal se deteriora, la creatinina se acumula en sangre y sus niveles elevados son una señal directa de que algo no está funcionando bien. A partir de ese valor, junto con la edad, el sexo y otros parámetros del paciente, se calcula la tasa de filtración glomerular, conocida por sus siglas TFG, que es el indicador más preciso para determinar en qué estadio se encuentra la enfermedad y cómo está evolucionando con el tiempo.
El análisis de orina es igualmente esencial y con frecuencia subestimado. La presencia de proteínas en la orina, en particular de albúmina, es uno de los marcadores más tempranos de daño renal.
Un riñón sano retiene las proteínas en la sangre y no las deja pasar a la orina. Cuando esa barrera se rompe, la proteinuria aparece como una señal inequívoca de que la estructura renal está comprometida. También se valoran otros parámetros como la presencia de sangre, glucosa o sedimentos anormales que pueden orientar hacia causas específicas del daño.
La ecografía renal es la prueba de imagen de referencia en el estudio de la enfermedad renal. Permite visualizar el tamaño, la forma y la estructura de los riñones, detectar quistes, cálculos, obstrucciones o alteraciones anatómicas que puedan estar contribuyendo al deterioro de la función. Es una prueba no invasiva, sin radiación y que aporta información complementaria muy relevante para completar el cuadro diagnóstico.
En casos más complejos o cuando se necesita confirmar la causa exacta del daño renal, el nefrólogo puede indicar una biopsia renal, un procedimiento mediante el cual se extrae una pequeña muestra de tejido del riñón para analizarla bajo el microscopio. Aunque es una prueba más invasiva, en determinados contextos resulta imprescindible para orientar el tratamiento con precisión.
Una vez establecido el diagnóstico, el seguimiento médico regular se convierte en el eje central del manejo de la enfermedad. La frecuencia de los controles dependerá del estadio en que se encuentre el paciente y de la velocidad de progresión, pero en términos generales incluyen analíticas periódicas de sangre y orina, control de la presión arterial, revisión de la medicación y evaluación nutricional. El nefrólogo, especialista en enfermedades renales, es el médico de referencia en este proceso, aunque el abordaje ideal es siempre multidisciplinar, integrando también al médico de cabecera, el dietista y, cuando es necesario, al cardiólogo o al endocrinólogo.
Es importante subrayar en este punto algo que debe quedar absolutamente claro: toda la información contenida en este artículo tiene un propósito exclusivamente educativo e informativo. Ningún contenido aquí expuesto sustituye la valoración, el diagnóstico ni el tratamiento de un profesional de la salud. Ante cualquier síntoma, duda o factor de riesgo identificado, la consulta médica es el único camino correcto. Los riñones no admiten demoras ni diagnósticos por cuenta propia.

Hábitos de vida para proteger y apoyar los riñones
Cuando se habla de enfermedad renal, la conversación médica suele girar en torno a fármacos, analíticas y tratamientos. Y aunque todo eso es necesario e imprescindible, existe un terreno igual de poderoso y mucho menos explorado: lo que cada persona puede hacer en su día a día para frenar el deterioro, proteger la función renal que aún conserva y mejorar su calidad de vida de forma real y sostenida. Los hábitos no son un complemento menor al tratamiento, en muchos casos son parte central de él.
La hidratación, ni demasiado ni demasiado poco.
Uno de los mitos más extendidos es que beber mucha agua siempre es bueno para los riñones. La realidad es más matizada. En personas sanas, una hidratación adecuada, en torno a 1,5 y 2 litros de agua al día dependiendo del peso, el clima y la actividad física, ayuda a los riñones a eliminar toxinas y previene la formación de cálculos renales. Sin embargo, en pacientes con insuficiencia renal avanzada, una ingesta excesiva de líquidos puede ser contraproducente, ya que los riñones ya no son capaces de eliminar el exceso correctamente y se produce retención. La cantidad de agua adecuada debe ser siempre consensuada con el médico o el nefrólogo según el estadio de la enfermedad. Lo que sí es universal es evitar la deshidratación crónica, que somete al riñón a un esfuerzo constante y acelera su deterioro.
El ejercicio físico como medicina renal.
El sedentarismo es un enemigo silencioso de los riñones, entre otras razones porque favorece la hipertensión, la diabetes y el sobrepeso, los tres grandes factores de progresión de la enfermedad renal. El ejercicio moderado y regular actúa directamente sobre todos ellos: mejora la sensibilidad a la insulina, reduce la presión arterial, controla el peso corporal y disminuye la inflamación sistémica, un mecanismo que está en la base del daño renal crónico.
La clave está en el tipo e intensidad del ejercicio. Actividades como caminar a paso ligero durante 30 o 40 minutos al día, nadar, montar en bicicleta o practicar yoga y tai chi son especialmente recomendables porque generan beneficios cardiovasculares y metabólicos sin someter al cuerpo a un esfuerzo extremo. El ejercicio de alta intensidad o el entrenamiento de fuerza muy exigente puede elevar temporalmente los niveles de creatinina en sangre y generar una sobrecarga renal que en estadios avanzados conviene evitar. Siempre es recomendable consultar con el médico antes de iniciar o modificar una rutina de ejercicio cuando existe un diagnóstico de enfermedad renal.
El control de la presión arterial, una prioridad no negociable. Mantener la presión arterial dentro de rangos saludables, idealmente por debajo de 130/80 mmHg en pacientes con enfermedad renal, es una de las medidas más eficaces para frenar su progresión. Cada episodio sostenido de hipertensión es un golpe directo sobre los vasos renales. El control no depende solo de la medicación, aunque en muchos casos es necesaria, sino también de reducir el consumo de sal de forma estricta, gestionar el estrés, mantener un peso adecuado y evitar el alcohol y el tabaco.
Medir la presión arterial en casa de forma regular, con un tensiómetro homologado y siguiendo una técnica correcta, sentado, en reposo y a la misma hora del día, permite detectar variaciones que en una consulta médica puntual pueden pasar desapercibidas. Llevar un registro y compartirlo con el médico en cada visita es una práctica sencilla que aporta información clínica de gran valor.
Dejar de fumar: un impacto directo sobre el riñón.
El tabaco no solo destruye los pulmones. Contrae los vasos sanguíneos, eleva la presión arterial, reduce el flujo de sangre hacia los riñones y acelera de forma documentada la progresión de la enfermedad renal crónica. Los estudios son contundentes: los fumadores con insuficiencia renal progresan hacia estadios más graves de forma significativamente más rápida que los no fumadores. Dejar de fumar es, junto con el control de la presión arterial y la glucosa, una de las intervenciones con mayor impacto demostrado en la evolución de la enfermedad. No existe ningún estadio en el que abandonar el tabaco no suponga un beneficio real.
El alcohol, con criterio y moderación (lo ideal es no consumir nada) El consumo elevado y sostenido de alcohol eleva la presión arterial, daña el hígado y genera un estado de inflamación crónica que perjudica directamente la función renal. En personas con enfermedad renal establecida, el alcohol además interfiere con muchos de los medicamentos habitualmente prescritos y puede alterar los niveles de potasio y sodio en sangre, complicando el equilibrio que los riñones ya tienen dificultades para mantener. La recomendación más prudente, especialmente en estadios moderados o avanzados, es eliminarlo o reducirlo al mínimo absoluto, siempre bajo indicación médica.
El uso responsable de medicamentos y suplementos.. Este es uno de los puntos más críticos y menos conocidos. Los antiinflamatorios no esteroideos, como el ibuprofeno, el naproxeno o el diclofenaco, reducen el flujo sanguíneo renal y pueden precipitar un deterioro agudo de la función renal, especialmente en personas que ya tienen una enfermedad renal de base. Su uso debe ser estrictamente puntual, con la dosis mínima eficaz y siempre con conocimiento del médico. En estadios avanzados, directamente están contraindicados.
Lo mismo aplica a determinados suplementos deportivos, en especial los basados en creatina o proteína en polvo a altas dosis, y a ciertos productos de herboristería que, pese a su imagen natural e inocua, pueden contener compuestos nefrotóxicos. La aristoloquia, presente en algunas plantas medicinales de uso tradicional, es un ejemplo bien documentado de nefrotoxicidad grave. Antes de tomar cualquier suplemento, infusión medicinal o producto naturista, la consulta con el nefrólogo o el médico de referencia es imprescindible.
La gestión del estrés, un factor infravalorado.

El estrés crónico activa el sistema nervioso simpático de forma sostenida, elevando la presión arterial, promoviendo la inflamación y alterando el equilibrio hormonal del organismo. Todo ello impacta directamente sobre la función renal. Además, el estrés favorece conductas poco saludables como el sedentarismo, el consumo de alcohol, el tabaquismo y la alimentación impulsiva, que a su vez agravan el daño renal.
Técnicas como la meditación, la respiración diafragmática, el yoga o simplemente establecer rutinas de descanso y desconexión digital han demostrado ser herramientas para que el sistema nervioso no permanezca en estado de alerta constante. En una enfermedad donde cada factor cuenta, la salud mental y emocional no es un lujo secundario, es parte del tratamiento.
El sueño reparador como aliado renal.
Durante el sueño, el cuerpo realiza procesos de reparación celular, regulación hormonal y eliminación de residuos metabólicos que son fundamentales para mantener la función renal en condiciones óptimas. Dormir menos de seis horas de forma habitual se asocia con mayor riesgo de desarrollar hipertensión, resistencia a la insulina y progresión más rápida de la enfermedad renal crónica. Además, muchos pacientes renales sufren apnea del sueño, un trastorno en el que la respiración se interrumpe repetidamente durante la noche, que eleva la presión arterial nocturna y agrava el daño renal. Identificarla y tratarla no es un detalle menor, es una intervención con impacto directo sobre la evolución de la enfermedad.
Establecer horarios regulares de sueño, crear un ambiente oscuro y fresco en el dormitorio, evitar pantallas en la hora previa a dormir y limitar la cafeína a partir del mediodía son medidas sencillas que mejoran significativamente la calidad del descanso y, con ella, la capacidad del organismo para protegerse y regenerarse.
Alimentación: lo que tus riñones necesitan (y lo que no)

La alimentación en el contexto de la enfermedad renal no es simplemente una cuestión de comer sano en términos generales. Es una intervención terapéutica precisa que puede marcar la diferencia entre frenar la progresión de la enfermedad o acelerarla. Cada alimento que entra en el cuerpo genera residuos que los riñones deben filtrar y eliminar. Cuando esa capacidad de filtrado está comprometida, elegir mal lo que se come es añadir carga a un sistema que ya trabaja al límite.
Es importante aclarar desde el principio que las necesidades nutricionales varían significativamente según el estadio de la enfermedad y si el paciente está o no en diálisis. Lo que aquí te expongo es una guía orientativa de principios generales aplicables especialmente en estadios tempranos y moderados. Siempre debe existir una valoración individualizada por parte de un nutricionista especializado en nutrición renal.
Lo que hay que eliminar o reducir de forma drástica.
La sal es el primer enemigo a combatir. No solo la que se añade al cocinar o en la mesa, sino la que se esconde en alimentos procesados, conservas, embutidos, quesos curados, salsas industriales, caldos en pastilla y snacks. El sodio en exceso eleva la presión arterial, favorece la retención de líquidos y sobrecarga directamente la función renal. El objetivo debe ser no superar los 1.500 miligramos de sodio al día, lo que en la práctica significa aprender a leer etiquetas, cocinar desde cero con ingredientes frescos y sustituir la sal por especias y hierbas aromáticas como el romero, el orégano, el comino o la cúrcuma para dar sabor sin dañar.
Los ultraprocesados deben desaparecer de la dieta. Bollería industrial, precocinados, comida rápida, bebidas azucaradas y refrescos, especialmente los de cola que contienen fósforo añadido en forma de aditivos de absorción casi total, generan una carga metabólica y mineral que un riñón dañado simplemente no puede gestionar. No se trata de reducirlos, se trata de eliminarlos.
El fósforo es un mineral que merece atención especial. En condiciones normales los riñones regulan sus niveles en sangre con precisión, pero cuando la función renal falla, el fósforo se acumula y provoca daño en los vasos sanguíneos, debilitamiento óseo y calcificaciones en tejidos blandos. Los alimentos más ricos en fósforo de absorción elevada son los lácteos en grandes cantidades, las vísceras, los frutos secos, las legumbres en exceso, el chocolate negro y los aditivos fosfatados presentes en prácticamente todos los alimentos procesados. En estadios moderados y avanzados, su control es imprescindible.
El potasio es otro mineral que requiere vigilancia a partir del estadio 3. Cuando los riñones no pueden eliminarlo correctamente, su acumulación en sangre puede provocar arritmias cardíacas graves. Los alimentos más ricos en potasio que conviene limitar o eliminar en fases avanzadas incluyen el plátano, la naranja, el kiwi, el tomate, la patata con piel, las espinacas, los aguacates y los frutos secos. Una técnica culinaria sencilla pero eficaz para reducir el potasio de verduras y tubérculos es el remojo prolongado, de entre 8 y 12 horas, cambiando el agua varias veces, seguido de una cocción en abundante agua que posteriormente se desecha. Este proceso, conocido como doble cocción, puede reducir el contenido de potasio hasta en un 50%.
La proteína animal en exceso genera grandes cantidades de urea y otros residuos nitrogenados que el riñón debe filtrar. Una dieta hiperproteica en un paciente renal es como forzar a correr a alguien con una pierna rota. La cantidad adecuada de proteína depende del estadio y del tratamiento, pero en general se recomienda moderar las raciones de carne roja, embutidos y lácteos, priorizando proteínas de alta calidad biológica y menor carga de residuos como el huevo, el pescado blanco y cantidades moderadas de pollo sin piel.
Lo que debe protagonizar el plato.
Las frutas y verduras bajas en potasio y fósforo son la base de una alimentación renal saludable. La manzana, la pera, los arándanos, las fresas, la sandía, la piña y las uvas en cantidades moderadas son opciones seguras y ricas en antioxidantes que combaten la inflamación crónica asociada a la enfermedad renal. Entre las verduras, la coliflor es especialmente valiosa: baja en potasio, versátil en la cocina y con propiedades antiinflamatorias documentadas. El pimiento rojo, el pepino, la cebolla, el ajo, la col y la berenjena son igualmente recomendables.
El aceite de oliva virgen extra debe ser la única grasa de adición en la cocina renal. Sus ácidos grasos monoinsaturados y su perfil antiinflamatorio lo convierten en un aliado directo de la salud cardiovascular y renal. No aporta potasio ni fósforo y sustituye con enorme ventaja a mantequillas, margarinas y aceites de semillas refinados.
Las claras de huevo son una fuente proteica de referencia en la dieta renal. Aportan proteína de altísima calidad biológica con muy bajo contenido en fósforo y prácticamente sin potasio, lo que las convierte en una opción ideal para cubrir las necesidades proteicas sin sobrecargar el riñón. La yema, más rica en fósforo, debe consumirse con moderación.

El pescado blanco, como la merluza, el lenguado, la dorada o el bacalao desalado, aporta proteína de calidad, es bajo en grasas saturadas y contiene menos fósforo que la carne roja. El pescado azul, como el salmón o las sardinas, aporta ácidos grasos omega 3 con propiedades antiinflamatorias relevantes, aunque su contenido en fósforo es algo más elevado, por lo que su consumo debe ser moderado.
El arroz blanco, la pasta refinada y el pan blanco, aunque no son alimentos nutricionalmente densos, tienen la ventaja de ser bajos en potasio y fósforo, lo que los convierte en una fuente de energía e hidratos de carbono bien tolerada en la dieta renal, siempre en el contexto de una alimentación equilibrada y sin exceso calórico.
Tres días de menú orientativo para la salud renal.
Lo que sigue es una propuesta práctica pensada para estadios tempranos y moderados de la enfermedad, con ingredientes accesibles y preparaciones sencillas. No sustituye la planificación dietética individualizada, pero sí ofrece una referencia concreta de cómo puede verse una alimentación renal real en el día a día.
Día 1
El desayuno puede componerse de una taza de infusión de cola de caballo o té blanco sin teína, acompañada de una tostada de pan blanco con aceite de oliva virgen extra y unas láminas de pepino fresco. Como complemento, una manzana pequeña o un puñado de arándanos frescos.
La comida puede ser un filete de merluza al horno con una cama de coliflor y pimiento rojo salteados con ajo y aceite de oliva, acompañado de arroz blanco cocido en abundante agua. De postre, una pera madura.
La cena puede consistir en una tortilla de dos claras y una yema con cebolla pochada suavemente en aceite de oliva, acompañada de una ensalada de pepino, lechuga y zanahoria aliñada con aceite de oliva y unas gotas de limón.

Día 2
El desayuno puede incluir una crema de arroz con leche de arroz sin azúcar añadido, aromatizada con canela y ralladura de limón, acompañada de unas fresas frescas y un té roiboos.
La comida puede ser un caldo vegetal casero preparado con puerro, zanahoria, apio y col, bajo en sal, seguido de pechuga de pollo a la plancha con espárragos verdes con un chorrito de aceite de oliva y limón. De postre, una manzana asada. La cena puede se pimiento rojo asado, ajo y aceite de oliva, con huevo cocido para añadir proteína, y una ensalada ligera de lechuga y pepino.

Día 3
El desayuno puede ser una tostada de pan blanco con aceite de oliva virgen extra y unas rodajas de pera, acompañada de una infusión de jengibre con limón sin azúcar.
La comida puede incluir dorada al horno con limón, romero y aceite de oliva, acompañada de patatas, pimiento verde y cebolla salteados. De postre, una pequeña porción de sandía fresca.
La cena puede ser una crema suave de coliflor y puerro, cocinada con aceite de oliva y sin sal añadida, condimentada con comino y cúrcuma, acompañada de una tostada de pan integral con unas láminas de pepino.

Algunas claves prácticas para la cocina.
Cocinar desde cero es la única forma de controlar realmente lo que entra en el plato. Los platos precocinados, aunque sean de apariencia saludable, suelen contener niveles de sodio, fósforo y aditivos incompatibles con una dieta renal estricta. Usar hierbas frescas y especias como el orégano, el romero, el comino, la cúrcuma o el curry permite dar sabor intenso a las preparaciones sin necesidad de sal. El limón es un recurso extraordinario en la cocina renal: aporta frescura, realza los sabores y su aporte de potasio en las cantidades habituales de uso culinario es perfectamente manejable.
Planificar los menús con antelación, hacer la compra con una lista cerrada y evitar tener en casa alimentos no recomendados son estrategias conductuales sencillas que reducen enormemente las decisiones impulsivas y facilitan el cumplimiento de la dieta a largo plazo. Porque en la enfermedad renal, la constancia en la alimentación no es opcional, es parte del tratamiento.
Tratamientos médicos convencionales
Llegar a este punto del artículo con una comprensión clara de qué es la insuficiencia renal, cómo se detecta y qué papel juegan los hábitos y la alimentación en su evolución, permite ahora abordar el terreno de los tratamientos médicos con una perspectiva más completa.
Porque hablar de diálisis o trasplante renal genera un impacto emocional considerable en quien lo escucha por primera vez, y ese impacto se gestiona mucho mejor cuando existe contexto y comprensión real de lo que implica cada opción.
El tratamiento farmacológico: actuar sobre las causas
En los estadios tempranos y moderados de la enfermedad renal, el objetivo principal del tratamiento médico no es tratar el riñón directamente, sino controlar con precisión las enfermedades y factores que están provocando o acelerando su deterioro. La diabetes y la hipertensión arterial son los dos grandes protagonistas, y su control farmacológico estricto es la intervención con mayor impacto demostrado en la progresión de la enfermedad.
Para el control de la presión arterial en pacientes con enfermedad renal, los fármacos de primera elección suelen ser los inhibidores de la enzima convertidora de angiotensina, conocidos como IECA, o los antagonistas de los receptores de angiotensina II, denominados ARA II. Ambas familias de medicamentos no solo reducen la presión arterial sino que ejercen además un efecto protector directo sobre el riñón, reduciendo la cantidad de proteína que se filtra hacia la orina y frenando el daño estructural renal. Su uso está ampliamente respaldado por la evidencia científica y forman parte del tratamiento estándar en la mayoría de los pacientes con enfermedad renal crónica.
En pacientes con diabetes tipo 2 y enfermedad renal, los inhibidores del cotransportador sodio-glucosa tipo 2, conocidos como iSGLT2, han supuesto en los últimos años una revolución terapéutica. Fármacos como la dapagliflozina o la empagliflozina han demostrado en grandes ensayos clínicos reducir significativamente la progresión de la enfermedad renal, disminuir el riesgo de eventos cardiovasculares y retrasar la llegada a diálisis, convirtiéndose en un pilar fundamental del tratamiento moderno de la nefropatía diabética.
El control del fósforo en sangre, cuando sus niveles se elevan en estadios avanzados, requiere en muchos casos el uso de quelantes del fósforo, medicamentos que se toman con las comidas y que se unen al fósforo de los alimentos en el intestino, impidiendo su absorción. Existen distintos tipos, con y sin calcio, y la elección depende del perfil individual de cada paciente. Su uso debe ir siempre acompañado de las restricciones dietéticas descritas en el capítulo anterior, ya que el fármaco por sí solo no puede compensar una dieta rica en fósforo.
La anemia asociada a la enfermedad renal, consecuencia de la reducción en la producción de eritropoyetina, se trata mediante la administración de agentes estimuladores de la eritropoyesis, inyectables que estimulan la producción de glóbulos rojos, frecuentemente combinados con suplementos de hierro para asegurar que la médula ósea tiene los recursos necesarios para responder. Tratar la anemia renal no es solo una cuestión de mejorar el cansancio, es una intervención que protege el corazón y mejora de forma significativa la calidad de vida del paciente.
La enfermedad ósea renal, derivada del desequilibrio en el metabolismo del calcio, el fósforo y la vitamina D que acompaña a la pérdida de función renal, requiere en muchos casos suplementación con vitamina D activa y el uso de calcimiméticos para controlar la hormona paratiroidea, que cuando se eleva de forma crónica provoca una desmineralización ósea grave y calcificaciones vasculares con consecuencias muy serias.
La diálisis: cuando el riñón ya no puede solo
Cuando la función renal cae por debajo del 10 o 15% de su capacidad, el organismo ya no puede mantener el equilibrio interno por sí mismo y la diálisis se convierte en una necesidad vital. La diálisis es un tratamiento que realiza de forma artificial las funciones que el riñón ya no puede ejecutar: elimina los residuos metabólicos acumulados en sangre, extrae el exceso de líquidos y restaura el equilibrio de minerales. No cura la enfermedad renal, pero sostiene la vida y permite mantener una calidad de vida razonable cuando se aplica correctamente.
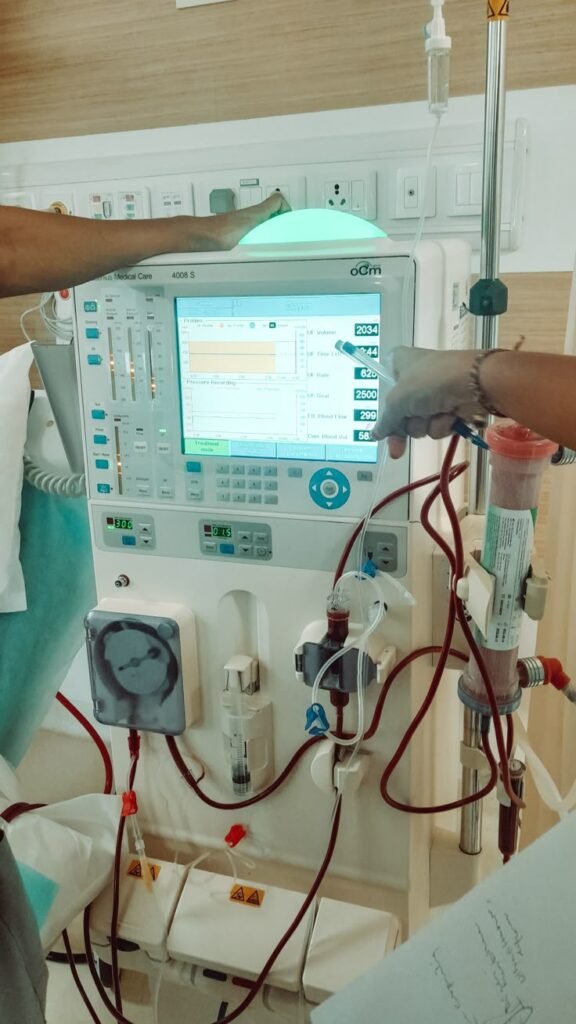
Existen dos modalidades principales. La hemodiálisis es la más conocida y la más utilizada a nivel mundial. Consiste en conectar al paciente a una máquina que extrae la sangre, la filtra a través de un dializador que actúa como riñón artificial y la devuelve limpia al organismo. Se realiza habitualmente tres veces por semana en sesiones de entre tres y cinco horas, generalmente en un centro hospitalario o en una unidad de diálisis especializada, aunque existe la opción de realizarla en domicilio en determinados casos seleccionados. Requiere la creación quirúrgica previa de un acceso vascular, habitualmente una fístula arteriovenosa en el brazo, que debe prepararse con varios meses de antelación.
La diálisis peritoneal utiliza el peritoneo, la membrana que recubre los órganos abdominales, como filtro natural. A través de un catéter implantado quirúrgicamente en el abdomen se introduce un líquido especial que absorbe los residuos y el exceso de líquido, y que posteriormente se drena y se reemplaza. Puede realizarse en casa, lo que ofrece al paciente una mayor autonomía y flexibilidad en su rutina diaria. Existen distintas modalidades, incluyendo la diálisis peritoneal continua ambulatoria, que el paciente realiza manualmente varias veces al día, y la diálisis peritoneal automatizada, que se lleva a cabo durante la noche mediante una máquina cicladora mientras el paciente duerme.
La elección entre una y otra modalidad depende de múltiples factores: el estado cardiovascular del paciente, su situación domiciliaria y de apoyo familiar, sus preferencias personales, la presencia de otras enfermedades y la valoración del equipo nefrológico. No existe una opción universalmente superior, existe la opción más adecuada para cada persona en su contexto concreto, y esa decisión debe tomarse de forma informada, tranquila y con el tiempo necesario para comprenderla bien.
El trasplante renal: una nueva oportunidad
El trasplante renal es, cuando es posible realizarlo, el tratamiento que ofrece los mejores resultados en términos de supervivencia, calidad de vida y libertad respecto a las restricciones de la diálisis. Consiste en implantar quirúrgicamente un riñón sano procedente de un donante, ya sea vivo o fallecido, que asume la función renal del paciente.
Los resultados del trasplante renal han mejorado de forma extraordinaria en las últimas décadas. Además de los avances en la inmunosupresión, el conjunto de medicamentos que el paciente debe tomar de por vida para evitar el rechazo del órgano, han permitido que muchos trasplantes funcionen correctamente durante décadas.
El proceso hacia el trasplante implica una evaluación exhaustiva del paciente para determinar si es candidato, la inclusión en lista de espera cuando el donante es fallecido, y en el caso de donante vivo, la evaluación paralela del donante para garantizar que la donación no compromete su propia salud. La espera puede ser larga y emocionalmente exigente, y el acompañamiento psicológico durante este período es tan importante como el seguimiento médico.
Tras el trasplante, el paciente debe mantener un seguimiento médico estrecho y de por vida, tomar la medicación inmunosupresora con absoluta regularidad, cuidar la alimentación, evitar infecciones y realizar controles analíticos frecuentes. Un riñón trasplantado no es sinónimo de vida sin restricciones, pero sí de una libertad y una calidad de vida significativamente superiores a las de la diálisis para la mayoría de los pacientes.
El papel del equipo multidisciplinar
La enfermedad renal crónica en estadios avanzados no puede gestionarse de forma óptima con un solo especialista. El nefrólogo es el eje central del tratamiento, pero a su alrededor debe existir un equipo coordinado que incluya al médico de atención primaria para el seguimiento general, al dietista especializado en nutrición renal para el ajuste continuo de la alimentación, al trabajador social para gestionar las implicaciones laborales, económicas y familiares de la enfermedad, al psicólogo para el acompañamiento emocional, y cuando es necesario al cardiólogo, al endocrinólogo o al cirujano vascular.
La enfermedad renal crónica afecta a prácticamente todos los sistemas del organismo y su abordaje debe ser igualmente integral.
Vivir con insuficiencia renal en estadios avanzados es un desafío real y exigente. Pero con el tratamiento adecuado, el equipo correcto y la implicación activa del propio paciente en su cuidado, es perfectamente posible mantener una vida con sentido, con vínculos, con proyectos y con dignidad. La medicina ha avanzado lo suficiente como para que el diagnóstico de insuficiencia renal no sea una sentencia, sino el inicio de un camino que, bien acompañado, puede recorrerse con mucha más fortaleza de la que uno imagina en el momento del diagnóstico.
A continuación te dejo una receta específica para enfermedad renal.
Receta saludable para riñones: Crema depurativa de coliflor, puerro y cúrcuma con tostada de claras y pepino
Cerrar este artículo con una receta no es un capricho, es un gesto práctico y necesario. Porque toda la información nutricional del mundo pierde valor si no se traduce en algo concreto que pueda llevarse a la cocina. Esta propuesta está pensada específicamente para personas con enfermedad renal en estadios tempranos o moderados, es baja en sodio, fósforo y potasio, rica en compuestos antiinflamatorios y, sobre todo, sencilla de preparar y agradable de comer.

Crema depurativa de coliflor, puerro y cúrcuma con tostada de claras y pepino. Una receta suave, antiinflamatoria y especialmente diseñada para cuidar la función renal. Baja en sodio, fósforo y potasio, rica en sabor y muy fácil de preparar.
Para 2 raciones:
Ingredientes: 400 gr de coliflor fresca, 1 puerro (solo la parte blanca) 1 diente de ajo, 3 cucharadas de aceite de oliva virgen extra, 1 cucharada de cúrcuma molida, media cucharada de comino molido, un cuarto de cucharada de pimienta negra recién molida (potencia la absorción de la cúrcuma), 500 mililitros de agua filtrada o caldo vegetal casero sin sa, l4 claras de huevo grandes, 2 rebanadas de pan blanco sin sal, un pepino fresco, zumo de un limón media cucharada de perejil fresco para decorar.
Preparar las verduras: Lava bien la coliflor y sepárala en ramilletes pequeños. Lava el puerro y córtalo en rodajas finas. Pela y lamina 1 diente de ajo. Si quieres reducir aún más el contenido en potasio de la coliflor, déjala en remojo en agua fría durante 30 minutos antes de usarla y desecha esa agua. Sofreír la base aromática: Calienta el aceite de oliva en una cazuela a fuego medio. Añade el puerro y el ajo laminado y sofríe suavemente durante 5 minutos hasta que estén tiernos y translúcidos. Incorpora la cúrcuma molida, el comino y la pimienta y remueve durante 1 minuto para tostar ligeramente las especias esto impulsa sus compuestos activos. Este paso es clave para que la cúrcuma libere toda su potencia antiinflamatoria. Cocer la coliflor: Añade los ramilletes de coliflor a la cazuela y vierte 500 mililitros de agua o caldo vegetal casero sin sal. Lleva a ebullición, reduce el fuego y cocina a fuego medio-bajo durante 15 minutos hasta que la coliflor esté completamente tierna. Desecha el agua de cocción si quieres minimizar el potasio y añade agua fresca antes de triturar.
Triturar la crema: Retira del fuego y tritura con una batidora de mano o un procesador de alimentos hasta obtener una crema suave. Ajusta la consistencia añadiendo un poco más de agua si la prefieres más ligera. Prueba y añade el zumo de limón en lugar de sal para realzar el sabor de forma natural.
Preparar las claras a la plancha: Separa las yemas de 4 claras de huevo grandes y reserva las claras. Calienta unas gotas de aceite de oliva en una sartén antiadherente a fuego medio. Vierte las claras batidas ligeramente con una pizca de orégano y cocina como si fuera una tortilla francesa fina, dándole la vuelta con cuidado. Cocina durante 2 minutos por cada lado hasta que estén completamente cuajadas y con un ligero dorado.
Preparar la tostada y el pepino: Tuesta 2 rebanadas de pan blanco sin sal en el tostador o en la sartén hasta que estén doradas y crujientes. Lava y corta el pepino en rodajas finas. Coloca las claras sobre la tostada, añade las rodajas de pepino por encima y termina con unas gotas de aceite de oliva virgen extra y el perejil fresco para decorar.
Emplatar y servir: Sirve la crema caliente en un bol hondo, decora con un hilo fino de aceite de oliva virgen extra y una pizca de cúrcuma espolvoreada por encima para reforzar su color dorado característico. Acompaña con la tostada de claras y pepino en el mismo plato. Es un menú completo, equilibrado y especialmente diseñado para cuidar tus riñones sin renunciar al placer de comer bien.
Nota Importante: Esta receta está orientada a estadios tempranos y moderados de la enfermedad renal. Si estás en estadio 4 o 5, o en diálisis, consulta con tu nefrólogo o dietista antes de incorporarla, ya que las necesidades nutricionales cambian significativamente. Nunca añadas sal, usa siempre caldo vegetal casero sin sal y evita cualquier condimento industrial. La pimienta negra junto a la cúrcuma no es opcional: la piperina de la pimienta aumenta la absorción de la curcumina hasta un 2.000%, multiplicando su efecto antiinflamatorio. Esta receta reúne en un solo plato todo lo que hemos aprendido a lo largo del artículo. La coliflor como base vegetal baja en potasio y fósforo, la cúrcuma y el comino como antiinflamatorios naturales, las claras de huevo como fuente proteica de alta calidad y bajo impacto renal, el pepino como aporte de hidratación y el aceite de oliva virgen extra como única grasa de adición. Sin sal, sin procesados, sin concesiones innecesarias, pero con todo el sabor y la satisfacción de un plato cocinado con intención y con cuidado.
Conclusión: pequeños cambios, grandes resultados
A lo largo de este artículo hemos recorrido juntos un camino que para muchas personas comienza con una pregunta incómoda y termina, ojalá, con una claridad que antes no tenía. Hemos hablado de cómo funcionan los riñones, de por qué fallan, de las señales que el cuerpo envía antes de que el daño sea irreversible, de los factores de riesgo que conviene conocer y controlar, de los tratamientos que la medicina ofrece hoy y de todo lo que cada persona puede hacer desde su cocina y su rutina diaria para marcar una diferencia real en la evolución de su salud renal.
Y si hay una conclusión que resume todo lo anterior, es esta: la insuficiencia renal no es una sentencia, pero sí exige ser tomada en serio.
Los riñones tienen una capacidad de compensación extraordinaria, y eso es a la vez su mayor fortaleza y su mayor trampa. Porque compensan en silencio durante años, sin quejarse, sin dar señales claras, hasta que el daño acumulado ya no puede ocultarse. Por eso el tiempo importa tanto en esta enfermedad. No el tiempo que queda, sino el tiempo que se aprovecha. Cada analítica que se hace a tiempo, cada revisión que no se pospone, cada decisión alimentaria consciente, cada medicamento tomado con regularidad, cada cigarrillo que no se enciende, es una acción concreta que protege la función renal que aún existe y frena el avance de la que ya se ha perdido.
No hace falta hacer todo a la vez ni alcanzar la perfección de un día para otro. La evidencia científica es clara en este punto: los cambios pequeños, sostenidos en el tiempo, tienen un impacto acumulativo extraordinario sobre la evolución de la enfermedad renal. Caminar treinta minutos al día, reducir la sal, beber agua suficiente, dormir bien, gestionar el estrés, cocinar desde cero con ingredientes frescos. Ninguna de estas acciones es heroica por sí sola, pero su suma, practicada con constancia, puede cambiar de forma significativa la trayectoria de una enfermedad que de otro modo avanza sin freno.
Si algo de lo que has leído hoy resuena contigo, si reconoces algún síntoma, si tienes factores de riesgo que nunca habías considerado seriamente, o si simplemente llevas tiempo sin hacerte una analítica de control, que este artículo sea el empujón que necesitabas. No para alarmarte, sino para activarte. La diferencia entre detectar un problema en estadio 1 o detectarlo en estadio 4 no es solo médica, es de calidad de vida, de opciones disponibles, de tiempo ganado.
Cuida tus riñones hoy, porque ellos llevan cuidándote desde el primer día sin pedirte nada a cambio. Y cuando piden ayuda, casi siempre lo hacen en voz muy baja. Aprender a escucharlos es, probablemente, una de las decisiones más inteligentes que puedes tomar por tu salud.
¿Tienes dudas sobre tu salud renal o la de alguien cercano? ¿Hay algún síntoma del que hemos hablado que te haya llamado especialmente la atención? Déjalo en los comentarios. Cada pregunta que compartes puede ayudar a alguien más que está pasando por lo mismo y aún no se ha atrevido a preguntar.
Y si este artículo te ha aportado valor, compártelo. Porque la información que llega a tiempo puede cambiar el curso de una enfermedad, y eso, en el caso de la insuficiencia renal, vale literalmente una vida.
IMPORTANTE:
Este artículo tiene un propósito exclusivamente informativo y divulgativo. No sustituye en ningún caso la consulta, el diagnóstico ni el tratamiento de un profesional de la salud. Ante cualquier síntoma o duda, consulta siempre con tu médico o especialista.
Ahora llega el momento de hablar de suplementos, pero antes de darte la lista quiero ser clara en algo importante: ningún suplemento sustituye el tratamiento médico ni debe tomarse sin consultar previamente con el nefrólogo, especialmente en estadios avanzados donde algunos compuestos aparentemente inocuos pueden elevar el potasio, interferir con medicamentos o agravar el daño renal. Dicho esto, existe evidencia científica de calidad respaldando el uso de determinados suplementos naturales como apoyo complementario al tratamiento convencional.
Suplementos naturales con evidencia de apoyo en la salud renal
Omega 3 (EPA y DHA)
Probablemente el suplemento con mayor respaldo científico en el contexto renal. Sus propiedades antiinflamatorias reducen la proteinuria, mejoran la circulación sanguínea renal y protegen el sistema cardiovascular, estrechamente ligado a la evolución de la enfermedad renal. La dosis habitual oscila entre 1 y 3 gramos diarios de EPA y DHA combinados. Preferiblemente en forma de aceite de pescado de calidad certificada o en versión vegana procedente de algas.

COMPRAR EN AMAZON https://amzn.to/4elccYQ

COMPRAR EN AMAZON https://amzn.to/41Ra2cl
Diente de León (Taraxacum officinale)
Tanto sus hojas como su raíz tienen propiedades diuréticas, depurativas y antiinflamatorias. A diferencia de los diuréticos farmacológicos, el diente de león aporta potasio al mismo tiempo que estimula su eliminación, lo que en principio reduce el riesgo de hipopotasemia. Sin embargo, precisamente por su contenido en potasio, en pacientes con enfermedad renal avanzada e hiperpotasemia su uso debe evitarse o consultarse cuidadosamente con el especialista. En estadios tempranos, como infusión o en cápsulas, puede ser un apoyo suave y bien tolerado.

COMPRAR EN AMAZON https://amzn.to/41wzMKM
Coenzima Q10
Un antioxidante que el propio cuerpo produce de forma natural pero cuya síntesis disminuye con la edad y con determinadas enfermedades crónicas. Diversos estudios han observado que los pacientes con enfermedad renal crónica presentan niveles bajos de CoQ10, y que su suplementación puede reducir el estrés oxidativo renal, mejorar la función mitocondrial y proteger el tejido renal del daño progresivo. Especialmente relevante en pacientes que toman estatinas, que reducen aún más sus niveles. Dosis habitual entre 100 y 300 miligramos diarios.

COMPRAR EN AMAZON https://amzn.to/4msH6kd
Vitamina D3
Los riñones son los responsables de activar la vitamina D en el organismo. Cuando su función se deteriora, la activación de esta vitamina falla y su deficiencia se convierte en prácticamente universal en pacientes con enfermedad renal crónica. La vitamina D no solo es esencial para la salud ósea, sino que regula la presión arterial, modula el sistema inmune y tiene un efecto protector directo sobre el tejido renal. Su suplementación debe hacerse siempre bajo control analítico, ya que en estadios avanzados puede ser necesaria la forma ya activada de la vitamina, el calcitriol, prescrita directamente por el nefrólogo.

COMPRAR EN AMAZON https://amzn.to/424jB7x
Probióticos
El eje intestino-riñón es uno de los campos de investigación más prometedores en nefrología. La microbiota intestinal alterada, algo muy frecuente en pacientes renales, genera toxinas urémicas que agravan el daño renal. Los probióticos de cepas específicas, especialmente Lactobacillus y Bifidobacterium, han demostrado en varios estudios reducir los niveles de urea y creatinina en sangre, mejorar el equilibrio intestinal y disminuir la inflamación sistémica. Son uno de los suplementos mejor tolerados y con mejor perfil de seguridad en el contexto renal.

COMPRAR EN AMAZON https://amzn.to/4mvra0v
Extracto de semilla de uva (OPC)
Rico en proantocianidinas, uno de los antioxidantes más potentes conocidos, el extracto de semilla de uva ha demostrado en estudios preclínicos y algunos ensayos clínicos reducir el daño oxidativo renal, mejorar la filtración glomerular y proteger el tejido renal frente al daño inducido por toxinas y medicamentos nefrotóxicos. Es especialmente interesante como complemento en pacientes que han sufrido daño renal agudo por contraste o medicamentos. Dosis habitual entre 100 y 300 miligramos diarios de extracto estandarizado.

COMPRAR EN AMAZON https://amzn.to/4vywowM
Astragalus (Astragalus membranaceus)
Una de las plantas más estudiadas en el contexto de la enfermedad renal, especialmente en la medicina tradicional china y cada vez más en la investigación occidental. El astragalus ha demostrado reducir la proteinuria, mejorar los niveles de albúmina en sangre, disminuir la inflamación renal y ralentizar la progresión de la enfermedad renal crónica en varios ensayos clínicos. Actúa como inmunomodulador y adaptógeno, apoyando la respuesta del organismo al estrés crónico asociado a la enfermedad. Disponible en cápsulas de extracto estandarizado, siempre bajo supervisión médica.

COMPRAR EN AMAZON https://amzn.to/4tlX7Le
Cola de caballo (Equisetum arvense)
Un diurético suave de uso tradicional con propiedades depurativas bien documentadas. Estimula la eliminación de líquidos y toxinas a través de la orina, reduce la retención de líquidos y tiene propiedades antiinflamatorias leves. Es especialmente útil en estadios tempranos como apoyo a la función depurativa renal. Sin embargo, su uso debe ser puntual y no prolongado, y está contraindicado en estadios avanzados donde el control de la diuresis es crítico. Siempre en forma de infusión o extracto de calidad certificada.

COMPRAR EN AMAZON https://amzn.to/48KkSEu
Curcumina (extracto de cúrcuma)
Ya hemos hablado de la cúrcuma en el contexto alimentario, pero su extracto concentrado en forma de suplemento, la curcumina, ofrece una potencia antiinflamatoria y antioxidante significativamente superior a la que puede obtenerse a través de la alimentación. Varios estudios han observado su capacidad para reducir la proteinuria, disminuir los marcadores de inflamación renal y proteger el tejido renal del daño oxidativo. Para maximizar su absorción debe tomarse junto con piperina, el principio activo de la pimienta negra, o en formulaciones con absorción mejorada como la curcumina fitosómica. Dosis habitual entre 500 y 1.000 miligramos de extracto estandarizado al 95% de curcuminoides.

COMPRAR EN AMAZON https://amzn.to/4vuJefq
Vitamina B12 y ácido fólico
La deficiencia de vitamina B12 y ácido fólico es muy frecuente en pacientes con enfermedad renal crónica, especialmente en aquellos en diálisis. Ambas vitaminas son esenciales para el metabolismo de la homocisteína, un aminoácido que cuando se acumula en sangre daña el endotelio vascular y acelera el deterioro cardiovascular y renal. Su suplementación en dosis adecuadas, ajustadas por analítica, es una intervención sencilla con un impacto real sobre la inflamación vascular y la protección renal. En pacientes en diálisis, la dosis debe ajustarse con el nefrólogo ya que el proceso dialítico elimina estas vitaminas del organismo.

COMPRAR EN AMAZON https://amzn.to/4sy4uyg
⚠️ Suplementos que deben evitarse en la enfermedad renal
Es igual de importante saber qué no tomar. El potasio y el magnesio en suplementos deben evitarse salvo prescripción expresa, ya que su acumulación en estadios avanzados puede ser peligrosa. La vitamina C en dosis altas genera oxalato, un compuesto que puede favorecer la formación de cálculos renales y agravar el daño renal. Los suplementos de proteína en polvo a altas dosis, la creatina, la arginina y cualquier producto diseñado para aumentar masa muscular generan una sobrecarga nitrogenada incompatible con una función renal comprometida.
Un último mensaje: tus riñones son la base de todo
Cuando pensamos en bienestar, tendemos a pensar en el corazón, en el cerebro, en los pulmones. Rara vez pensamos en los riñones. Y sin embargo, ahí están, trabajando sin descanso, sin pedir reconocimiento, sin detenerse ni un solo segundo, filtrando, equilibrando, protegiendo. Sosteniendo en silencio todo lo que somos.
Lo que hemos aprendido a lo largo de este artículo va mucho más allá de la biología. Porque la salud renal no es solo una cuestión de analíticas y medicamentos. Es una cuestión de cómo vives, de cómo comes, de cómo duermes, de cómo gestionas el estrés, de cuánto te mueves y de cuánta atención le prestas a lo que tu cuerpo intenta decirte cada día. Es, en definitiva, una cuestión de relación contigo mismo.
Cuando los riñones funcionan mal, todo se resiente. El cansancio se vuelve permanente y roba la energía que necesitas para disfrutar de las cosas que amas. La concentración falla y la niebla mental te aleja de tu mejor versión. El estado de ánimo se deteriora porque un cuerpo que acumula toxinas es un cuerpo que lucha, y luchar agota también el alma. La inflamación crónica asociada a la enfermedad renal no se queda en el riñón, se extiende, toca el corazón, afecta al cerebro, altera las hormonas y con ellas el humor, la motivación y la capacidad de sentirte bien en tu propia piel.
Cuidar tus riñones no es un acto médico frío y técnico. Es un acto de amor propio. Es decirle a tu cuerpo que lo escuchas, que lo respetas, que no vas a ignorar sus señales hasta que sea demasiado tarde. Es entender que el bienestar físico, mental y emocional no son tres cosas separadas, son una sola, y que los riñones están en el centro de ese equilibrio.
No necesitas hacer cambios perfectos ni transformar tu vida de un día para otro. Necesitas empezar. Con algo pequeño, concreto y sostenible. Reducir la sal esta semana. Salir a caminar mañana por la mañana. Pedir esa analítica que llevas meses posponiendo. Beber un vaso más de agua hoy. Cada una de esas decisiones, aparentemente insignificante por sí sola, es un mensaje que le mandas a tu cuerpo. Un mensaje que dice: me importas. Estoy aquí. Te cuido.
Porque al final, la salud no es un destino al que se llega, es una práctica diaria. Una elección que se renueva cada mañana con lo que decides poner en tu plato, con cómo decides moverte, con cómo decides descansar y con cuánta atención decides prestarle a las señales que tu cuerpo te manda.
Tus riñones llevan toda una vida cuidándote en silencio. Ha llegado el momento de devolvérselo.
«El cuerpo es el primer hogar que habitamos. Cuidarlo no es una obligación, es el acto más profundo de respeto hacia uno mismo.»